Noch immer wird, auch in hoch entwickelten Ländern, zu viel Geld für das Behandeln von Zahnfleischerkrankungen, Karies und Zahnverlust aufgewendet, obwohl diese Erkrankungen mit präventiven Maßnahmen gut eingedämmt oder gar ganz vermieden werden könnten. Die Krankheitslast trifft dabei insbesondere schlechter gestellte Bevölkerungsgruppen. Das zeigt ein neues White Paper, das am 13. Februar 2024 veröffentlicht wurde.
„Time to put your money where your mouth is: addressing inequalities in oral health" ist der Titel dieses neuen Economist Impact White Paper, das im Auftrag der EFP (European Federation of Periodontology) und mit Unterstützung von Haleon veröffentlicht wurde. Das Papier untersucht die steigende Belastung der Bevölkerung durch Parodontitis und Karies, hebt auf die gemeinsamen Risikofaktoren mit anderen nichtübertragbaren Erkrankungen (NCD) ab und macht Vorschläge, wie sich durch kombinierte Präventionsmaßnahmen die direkten Krankheitskosten und die von Karies und Zahnfleischerkrankungen verursachten indirekten Kosten reduzieren lassen. Die Studie weist auch auf die ungleiche Verteilung der Krankheitslast und der daraus resultierenden Kosten gerade in ökonomisch schlechter gestellten Bevölkerungsgruppen hin.
Deutsche Daten wichtige Grundlage
Vorgestellt wurden Studie, Modelle und Forderungen in einer auch online übertragenen Pressekonferenz der EFP in Brüssel von EFP-Generalsekretärin Prof. Nicola West, Prof. Iain Chapple, dem President elect der EFP, Prof. Moritz Kebschull, und Prof. Nigel Pitts. Die Studie wurde von einem internationalen Team von Experten aus der Zahnmedizin und Gesundheitsforschung begleitet, die Datenerhebung und Modellierung übernahm das Team vom Economist. Aufgrund der unterschiedlichen Gesundheitssysteme sei die auch die Menge und Qualität der zur Verfügung stehenden Daten sehr unterschiedlich, hieß es. Eine wichtige Grundlage für die Studie, auch für den Altersbezug von zwölf bis 65 Jahren und die Kosten, sind Daten aus Deutschland, so die Deutschen Mundgesundheitsstudien und die Statistischen Jahrbücher der Kassenzahnärztlichen Bundesvereinigung. Eine Forderung der Forschenden lautet daher auch, mehr und vergleichbare Daten zur Prävalenz, Krankheitslast und direkten Kosten zum Beispiel für Karies und Parodontalerkrankungen in der Bevölkerung zu erheben und diese auch transparent zu machen.

Quelle: The Economist 2024/White Paper
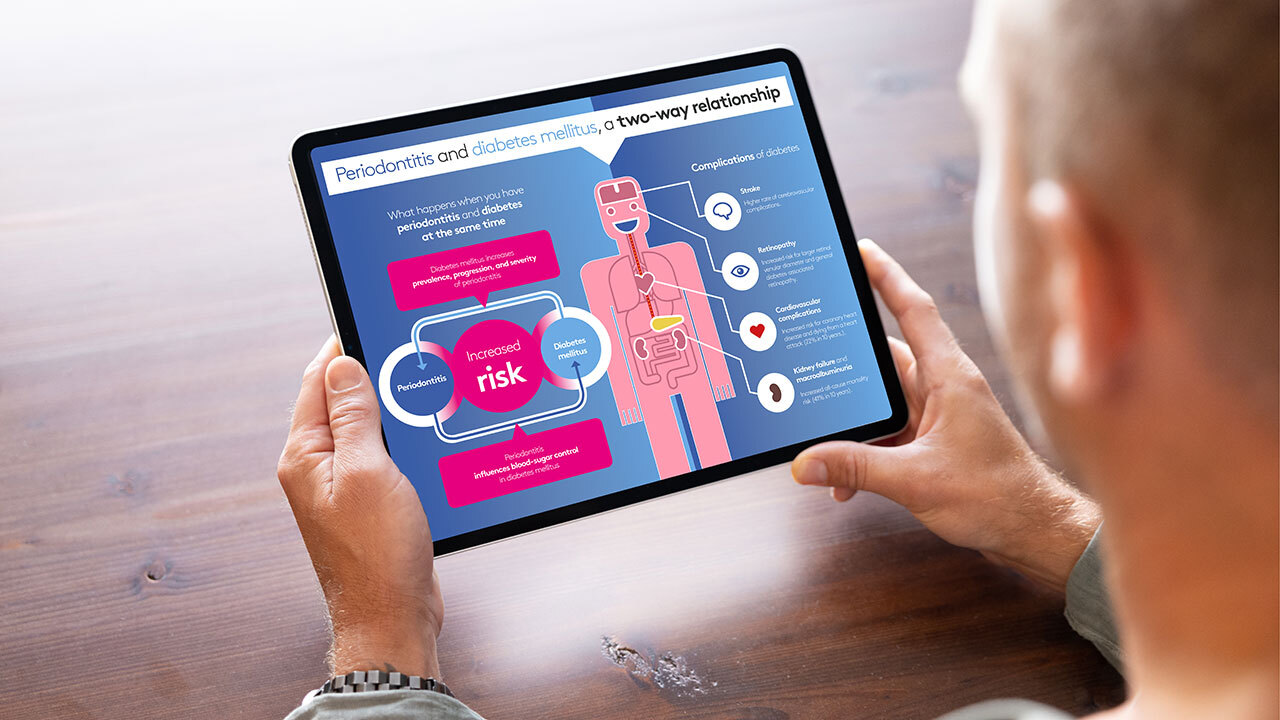
Belastung übertrifft die von anderen nichtübertragbaren Erkrankungen
Fast die Hälfte der Weltbevölkerung ist von Zahnerkrankungen betroffen. Die Belastung durch Karies und Zahnfleischerkrankungen übertreffen damit die meisten nicht übertragbaren Krankheiten (NCD) deutlich. „Angesichts der Tatsache, dass weltweit mehr als zwei Milliarden Menschen von Zahnkaries betroffen sind und schwere Zahnfleischerkrankungen mit über einer Milliarde Fällen an zweiter Stelle stehen, unterstreicht dieses Papier den dringenden Handlungsbedarf. Durch die gezielte Beeinflussung gängiger Risikofaktoren wie Ernährung, Tabak- und Alkoholkonsum bietet sich die Chance, nicht nur Mundkrankheiten, sondern auch die mit Mundkrankheiten verbundenen NCDs wie Diabetes, Herzkrankheiten, Krebs und Schlaganfall einzudämmen“, heißt es zu den Ergebnissen des White Papers.
Neuer Kostenrechner vorgestellt
In dem Papier wird ein neuer Kostenrechner für die Kariesprävention und -behandlung vorgestellt. Das Ziel war es, die direkten Kosten für die Behandlung von Zahnkaries im Alter zwischen 12 und 65 Jahren in verschiedenen sozioökonomischen Gruppen zu ermitteln und die potenzielle Senkung dieser Kosten durch mundgesundheitsfördernde Maßnahmen zu bestimmen. Sechs Länder wurden in die Bewertung einbezogen: Brasilien, Frankreich, Deutschland, Indonesien, Italien, und das Vereinigte Königreich (UK). Wegen des Mangels an Informationen über die Kosten des Gesundheitssystems im öffentlichen Sektor wurden die Kosten des privaten Sektors zur Schätzung der Belastung herangezogen.
357 Milliarden US-Dollar jährlich für die Behandlung
Der Kostenrechner zeigt Behandlungskosten in Höhe von 357 Milliarden US-Dollar pro Jahr auf, was 4,9 Prozent der weltweiten Gesundheitsausgaben entspricht. Die Produktivitätsverluste aufgrund von Karies, schwerer Parodontitis und schwerem Zahnverlust belaufen sich danach auf schätzungsweise 188 Milliarden US-Dollar jährlich.
Der Rechner, der die langfristigen direkten Kosten für die Behandlung von Zahnkaries im Alter zwischen zwölf und 65 Jahren in sechs Ländern (Brasilien, Frankreich, Deutschland, Italien, Indonesien und Vereinigtes Königreich) schätzt, hat ebenfalls ergeben: Die direkten Gesamtkosten von Karies schwanken zwischen 10,284 Milliarden Dollar in Italien und 36,231 Milliarden Dollar in Brasilien, was zum Teil auf Unterschiede in der Bevölkerungsgröße zurückzuführen ist. Die höchsten Pro-Kopf-Kosten wurden im Vereinigten Königreich (22.910 US-Dollar) geschätzt, die niedrigsten in Indonesien (7.414 US-Dollar).
„Repair-Circle“ greift vor allem in Deutschland
Die direkten Kosten von Karies waren in allen Ländern in der am stärksten benachteiligten Gruppe am höchsten, außer in Indonesien und Deutschland, wo sie in der am wenigsten benachteiligten Gruppe am höchsten waren, dicht gefolgt von der am stärksten benachteiligten Gruppe. Dies liege am deutschen Krankenversicherungssystem und auch am „Repair-Circle“: Einmal restaurierte Zähne würden wegen der besseren Zahnerhaltung und des steigenden Lebensalters mehrfach versorgt und bei Verlust dann auch mit teureren Lösungen wie Implantaten ersetzt. Dies habe man in der Kostenrechnung berücksichtigt, hieß es dazu auf Nachfrage.
Erstes Weißbuch 2021 zur Parodontologie
Die neue Studie baut auf dem 2021 veröffentlichten Economist-Weißbuch über die Kosten von Zahnfleischerkrankungen mit dem Titel „Time to take gum disease seriously“ (Zeit, Zahnfleischerkrankungen ernst zu nehmen) auf. Dort wurde die positive Investitionsrendite aufgezeigt, die durch häusliche Prävention und Frühdiagnose erzielt werden kann. Im neuen Weißbuch wird auch ein konzeptioneller Rahmen vorgestellt, der das Fortschreiten von Karies vom gesunden Zahn bis zum unheilbaren kariösen Zustand detailliert beschreibt. Dieses innovative Modell skizziert präventive Maßnahmen wie die Einhaltung der Mundhygiene durch Zähneputzen mit fluoridierter Zahnpasta, die Anwendung von Fluorid zur örtlichen Anwendung und die strategische Ausrichtung auf verschiedene Stadien, um die Kariesentwicklung zu behindern oder zu verhindern.
Entschlossen Maßnahmen ergreifen
Um eine bessere Mundgesundheit – und Allgemeingesundheit – weltweit zu fördern, sei es an der Zeit, entschlossene Maßnahmen zu ergreifen. Das Papier mache deutlich, dass die Beteiligten investieren und sich gemeinsam für Präventionsmaßnahmen einsetzen müssten, um eine bessere Abstimmung zwischen Politik, öffentlicher Gesundheit, Zahlungssystemen und klinischer Praxis zu erreichen.
Im White Paper werden dazu zwei Szenarien durchgespielt, wie Prof. Moritz Kebschull und Prof. Nigel Pitts erläuterten: Einmal die ungezielte präventive Intervention für alle Bevölkerungsgruppen, egal wie stark sie von Karies betroffen sind – zum Beispiel durch allgemeine Aufklärung über Mundgesundheit, Mundhygiene, Ernährung, Risikofaktoren etc. Dies könne einen Rückgang der Karieslast in allen Gruppen um ca. 30 Prozent erreichen.
Effektiver sei aber Szenario 2, das mit präventiven Maßnahmen und minimal-invasiven Interventionen früh und gezielt bei den besonders von Karies betroffenen Gruppen ansetze. Diese profitierten am meisten davon, und dieses Szenario führte auch zu den drastischsten Kostenersparnissen.
Andere Gesundheitsberufe einbeziehen
Dies sei aber nicht allein von Zahnärztinnen und Zahnärzten und zahnmedizinischem Fachpersonal zu schaffen. Dafür müssten auch andere Gesundheitsexperten wie Hebammen, Hausärztinnen und Hausärzte, Gesundheitshelfer etc. einbezogen werden – nicht zuletzt, weil auch die Risikofaktoren für Karies und Zahnfleischerkrankungen zugleich Risikofaktoren für die häufigsten nichtübertragbaren Allgemeinerkrankungen wie Diabetes mellitus, Herz-Kreislauferkrankungen, psychische Erkrankungen/Demenz oder Krebs sind.
Hier wurde auch auf die Weltgesundheitsorganisation WHO und ihren Aktionsplan hingewiesen, der die Regierungen auffordert, im Kampf gegen die NCDs auch die Mundgesundheit als wichtigen Faktor einzubeziehen. Nicht zu vernachlässigen seien auch Steuerungsmöglichkeiten bei der Zuckeraufnahme, zum Beispiel durch die Besteuerung zuckerhaltiger Getränke oder Lebensmittel. Dass diese Steuerung wirke, habe sich in Großbritannien gezeigt. Hier sei die Politik gefordert. Die kommerziellen Stakeholder gehörten mit an den Tisch.
Auch die Zahnmedizin muss noch Aufgaben klären
In der Diskussion der Präsentatoren wurde aber auch deutlich, dass die Zahnmedizin selbst noch Aufgaben zu lösen hat. So müsse genauer definiert werden, was noch ein gesunder Zahn sei, Karies müsse früher erfasst werden, so Prof. Chapple. Dazu gehöre ein anderer Bewertungsmaßstab, da der übliche DMFT-Index erst bei sichtbarer Karies ansetze. Auch sei die stärkere Verbindung mit der Medizin wegen der gemeinsamen Risikofaktoren mit anderen NCD wichtig. Er spreche nicht nur deswegen lieber von „oral medicin“ als von „dentistry“, so Chapple, Zahnmedizin sei Medizin.
Einbezogen werden müsse in die Betrachtung auch die orale Lebensqualität und die Bewertung der Intervention/Behandlung durch die Patienten, das patientenbezogene Outcome werde in der Zahnmedizin noch zu wenig beachtet, so Prof. Kebschull. Die EFP integriere diesen Aspekt bereits stärker in ihre Arbeit, hieß es. Man müsse die Frage stellen, was als Erfolg gewertet werde – weniger Karies oder wie jetzt vielfach noch einfach mehr Füllungen als Sekundärprävention. Nicht zuletzt müsse der ökonomische Aspekt für die Zahnärztinnen und Zahnärzte gesehen werden, die derzeit in der Regel mehr von invasiven Behandlungen profitierten als von der Prävention, so die Diskussion.
Prävention besser honorieren
Prof. West definierte sechs wichtige Punkte, die von der Zahnmedizin angegangen werden müssten. Dazu gehöre die Aufklärung über die Wirkung von Fluoriden und der Kampf gegen Falschinformationen. Die Experten sprachen sich auch für die Trinkwasserfluoridierung aus, wo dies möglich und sinnvoll sei.
Es müsse stärker über ungesunde Verhaltensweisen und Habits aufgeklärt werden, gerade Eltern sollten angesprochen werden. Insgesamt müssten Ansprache und Informationen für die Öffentlichkeit leichter verständlich sein. Im Berufsstand selbst und bei allen „dental professionals“ müsse die Orientierung auf die Prävention gestärkt werden, weg vom „drilling and filling“. Prävention müsse besser honoriert werden.

Screenshot: Quintessence News
Geld in die Hand nehmen
Sie erklärte „Es ist an der Zeit, Geld in die Hand zu nehmen: Ungleichheiten bei der Mundgesundheit angehen ist eine rechtzeitige Erinnerung daran, dass es keine allgemeine Gesundheit ohne Mundgesundheit gibt.“ „There is no health without oral health“, zitierte sie Dr. Paula Vassallo, Präsidentin der European Association of Dental Public Health.
Orale Erkrankungen hätten „in der weltweiten Prävalenz alle anderen nicht übertragbaren Krankheiten übertroffen, und für die Mehrheit der Menschen sind Zahnfleischerkrankungen und Karies völlig vermeidbar. Mit diesem Papier fordert die EFP die politischen Entscheidungsträger und Budgetverantwortlichen auf, ihr Geld dort einzusetzen, wo es hingehört", betonte West.
Steve Mason, Global Medical Lead für Mundgesundheit bei Haleon (früher Glaxo SmithKline), die die Studie unterstützt haben, erklärte in der Pressemeldung: „Als weltweit führendes Unternehmen im Bereich der Verbrauchergesundheit ist es das Ziel von Haleon, die Gesundheit im Alltag mit Menschlichkeit zu verbessern. Wir sind stolz darauf, diese Initiative der EFP und der Economist Impact Unit unterstützt zu haben. Sie stellt einen weiteren wichtigen Schritt dar, um die Bedeutung der Mundgesundheitsförderung und -prävention besser zu verstehen und ins Bewusstsein zu rücken und so die WHO-Aktionspläne zur Mundgesundheit zu unterstützen.“
Dr. Marion Marschall, Berlin
Das vollständige White Paper mit allen Analysen und Konzepten und die Infografiken stehen bei der EFP zum Herunterladen zur Verfügung.