Ein Beitrag von Maximilian Hummel, John Meinen, Brigitte Ebersberger-Madlener und Anja Liebermann, alle München
Implantatgetragener CAD/CAM-gefertigter Zahnersatz ist vor einigen Jahren sehr erfolgreich für die Rehabilitation teilbezahnter oder zahnloser Ober- und Unterkiefer eingeführt worden. In dem Beitrag wird beschrieben, wie bei einem Patienten ein implantatgetragener Steg im Unterkiefer individuell gestaltet und gleichzeitig neben einer Deckprothese im Unterkiefer eine Totalprothese im Oberkiefer erneuert wurde. Die Behandlung, bei der u. a. die digitale CAD/CAM-Technologie und das System cara I-Bar zum Einsatz kamen, erfolgte unter stetigem Austausch zwischen Zahnärzteteam, zahntechnischem Labor und Patient.
Einleitung
Die kumulativen 10-Jahres-Überlebensraten von Implantaten in Funktion variieren heutzutage zwischen 96,5 und 98,1 %6. Vergleicht man die Überlebensraten von Ober- und Unterkiefer, so zeigt sich bei einem 5-jährigen Untersuchungszeitraum im Unterkiefer eine etwas höhere Überlebensrate (98,9 %) als im Oberkiefer (97,9 %)10. Allgemein beeinflussen vor allem der Implantattyp, die Art der Restauration und die Anzahl der inserierten Implantate eine erfolgreiche Prognose10.
Seit ihrer Einführung in den frühen 1970er Jahren haben sich die implantatgetragenen Prothesen mit gefrästem Steg vor allem bei geringer Restbezahnung oder Zahnlosigkeit zu einer verlässlichen Behandlungsmethode entwickelt1,2,18. Es wird über eine hohe Erfolgsrate dieser implantatgetragenen Prothesen berichtet, obwohl hier auch wenige späte Implantatverluste beobachtet wurden. Eine implantatgestützte Stegversorgung zur Verankerung einer Deckprothese im Unterkiefer ist bereits in zahlreichen Publikationen beschrieben worden3,9,13,16,19, und es gibt Berichte über hohe Retentionskräfte im Gegensatz zu anderen Verankerungsmethoden4. In diesem Zusammenhang rät man zu einer Stegkonstruktion auf mindestens zwei Implantaten, wobei eine Versorgung mit vier Implantaten zur quadrangulären Abstützung präferiert wird8. Generell liegen die Verlustraten bei zwei Implantaten geringfügig höher als bei vier inserierten Implantaten mit restaurativer Versorgung10.
Für eine günstige Prognose der Versorgung unerlässlich sind darüber hinaus ein gutes Stegdesign und die Auswahl eines geeigneten Verankerungssystems, das die Biomechanik nicht außer Acht lassen darf. Das Verankerungssystem ist hierbei das bruchanfälligste Verbindungsstück zwischen Implantat und Prothese20. Für die ursprünglichen Stegmaterialien verwendete man Goldlegierungen, die vom Zahntechniker manuell hergestellt wurden. Die stetige Weiterentwicklung dentaler Werkstoffe und der CAD/CAM-Technologie eröffnet eine Vielzahl an sowohl kosten- als auch zeitsparenden Behandlungsmöglichkeiten5. Nachfolgend wird anhand eines Fallberichts eine Methode zur Herstellung eines implantatgetragenen Steges mittels CAD/CAM-Technik unter Verwendung des Systems cara I-Bar (Fa. Heraeus Kulzer, Hanau) beschrieben. Das Ziel des Beitrags besteht darin, den Leser an die neue Technologie heranzuführen und ihn zum einen mit der Kombination des CAD/CAM- und des konventionellen Einsatzes bei der Herstellung von Stegversorgungen sowie zum anderen mit dem abgewinkelt verschraubbaren System selbst vertraut zu machen.
Fallbeschreibung
Ausgangssituation
Der 65-jährige Patient stellte sich Ende 2014 erstmals zur prothetischen Beratung in der Poliklinik für Zahnärztliche Prothetik des Klinikums der Universität München vor. Er war mit der Funktion und Ästhetik seines Zahnersatzes unzufrieden. Als Hauptproblem gab er den schlechten Halt der locatorgetragenen Unterkieferprothese an. Hierbei handelte es sich ursprünglich um eine teleskopgetragene Prothese, die 2012 nach dem Verlust aller natürlichen Pfeiler durch Insertion von drei interforaminären Implantaten in eine Locatorprothese umgearbeitet worden war (Abb. 1 bis 3). Aufgrund der großen Vertikaldimension der Unterkieferprothese kam es mit den Locatoren zu vermehrt abhebelnden Kräften bei der Funktion und folglich zu einem schlechteren Halt. Die Oberkiefertotalprothese wies nach Angaben des Patienten ein Alter von 10 Jahren auf. Mit dieser Versorgung war er jedoch nur hinsichtlich der Ästhetik unzufrieden, wohingegen der Halt der Prothese von ihm als sehr gut beschrieben wurde, so dass eine weiterführende Implantation nicht indiziert war.
Der Patient wünschte sich einen aus ästhetischer und funktioneller Sicht hochwertigen Zahnersatz ohne weitere chirurgische Maßnahmen. Aufgrund der günstigen vertikalen Dimension und des hohen Tragekomforts entschieden sich Behandlerteam und Patient für einen implantatgestützten Steg im Unterkiefer. Angesichts der ermittelten Implantatachsen empfahl sich ein CAD/CAM-gefräster, abgewinkelt auf drei Implantaten verschraubbarer Steg. Der Oberkiefer sollte im vorliegenden Fall nur durch eine neue Oberkiefer-Totalprothese versorgt werden.
Primärabformung
Für den späteren spannungsfreien Sitz des Steges war die exakte Abformung der Situation entscheidend. Hierfür kombinierte der Behandler die geschlossene und die offene Abformung (Impregum Penta, Fa. 3M Espe, Seefeld). Dadurch können – auch bei stark divergierenden Implantatachsen – die Implantatpositionen (Implantate: 2x Camlog 3,3 mm, 1x Conelog 3,8 mm, Fa. Camlog, Wimsheim) exakter auf das Modell übertragen werden12.
Zunächst wurde die Mundsituation im Unterkiefer mit einem Konfektionsabformlöffel geschlossen, also „gesnapt“ abgeformt (Impregum Penta) (Abb. 4). Anhand dieser Situation stellte das zahntechnische Labor ein Implantat-Primärmodell her, auf dem ein individueller Löffel für die offene Implantatabformung angefertigt wurde (Abb. 5). Des Weiteren wurden die späteren Abformpfosten auf dem Modell mittels Modellierkunststoff (Palavit G, Fa. Heraeus Kulzer) verblockt und im Anschluss mit einer feinen Trennscheibe getrennt (Abb. 6).
Im Oberkiefer erfolgte die Abformung der Mundsituation mit einem Schreinemaker-Abformlöffel und herkömmlichem Alginat. Um später einen möglichst exakten Sitz des individuellen Löffels zu gewährleisten, wies der Behandler den Patienten bereits während der Situationsabformung an, leichte Funktionsbewegungen durchzuführen. Anhand des hergestellten Situationsmodells konnte das zahntechnische Labor einen individuellen Abformlöffel anfertigen.
Sekundärabformung
Für die Sekundärabformung im Unterkiefer wurden die Trennstellen nach Eingliederung der Abformpfosten in den Patientenmund intraoral erneut mit Palavit G verblockt (Abb. 6, Miniatur). Die Trennstellen zwischen den einzelnen Segmenten sollten grundsätzlich sehr schmal gestaltet sein, um Ungenauigkeiten durch auftretende Polymerisationsschrumpfungen zu vermeiden17. Anschließend wurden mittels eines individuellen Abformlöffels (Palatray XL, Fa. Heraeus Kulzer) und Präzisionsabformmasse die exakte Position der Implantate sowie die anatomischen Gegebenheiten im Unterkiefer abgeformt (Impregum Penta) (Abb. 7).
Im Oberkiefer nahm der Behandler eine klassische Funktionsabformung vor. Zuerst wurde dafür der individuelle Löffel im Patientenmund auf Passung getestet und individualisiert. Nach Gestaltung eines Funktionsrandes mit Kerrmasse erfolgte eine zweistufige Silikonabformung unter Funktionsbewegungen (Coltex medium und extrafine, Fa. Coltène/Whaledent, Langenau) (Abb. 8).

Abb. 9 Bissschablonen beider Kiefer im Unterkiefer zur intraoralen Verschraubung auf den drei Implantaten
Horizontale und vertikale Kieferrelationsbestimmung
Das zahntechnische Labor fertigte Modelle aus Superhartgips, auf denen Bissschablonen (Palatray XL) angefertigt werden konnten. Um diese lagestabil auf dem Modell bzw. im Patientenmund zu verschrauben, wurden die vorhandenen drei Implantate im Unterkiefer genutzt (Abb. 9). Dies gewährleistete eine exakte Übertragung der Situation vom Mund in den Artikulator. Bei stark divergierenden Implantaten ist es allerdings oft nicht möglich, alle Implantate für die Fixierung der Schablone zu verwenden. Die Bissschablone im Oberkiefer wurde nach dem klassischen Verfahren hergestellt.
Unter Berücksichtigung der Ästhetik, Phonetik und Funktion konnte nun die Kieferrelation mittels Aluwachs und Superbite (Fa. Kerr Dental, Rastatt) in Zentrik verschlüsselt werden. Zur schädelbezüglichen Übertragung des Oberkiefermodells in den Artikulator wurde ein Gesichtsbogen (Fa. SAM Präzisionstechnik, Gauting) angelegt.
Zahnaufstellung und Wachseinprobe
Für die Zahnaufstellung kam der Patient persönlich ins zahntechnische Labor der prothetischen Abteilung der Ludwig-Maximilians-Universität. Da die alten Prothesen in Zahnform und -farbe nicht seinen Wünschen entsprachen, wurden Jugendfotos von ihm in die Entscheidungsfindung einbezogen. Gemeinsam entschied man sich in der Front für die Prothesenzähne Pala Premium (Fa. Heraeus Kulzer) in der Farbe A 3,5. Als Seitenzähne wurden Pala Idealis (Fa. Heraeus Kulzer) verwendet, weil die alten Prothesen ein flaches Kauflächenrelief aufwiesen und der Einsatz von Pala Idealis mit ihrer natürlich reduzierten Höckerneigung mögliche Parafunktionen sowie Schubkräfte minimieren sollte.
Auf Basis der vorliegenden Fotos, der bestimmten Kieferrelation und der Zahnfarbe fertigte das Dentallabor eine Wachsaufstellung an (Abb. 10). Auch hier wurden gekürzte Abformpfosten in die Schablone einpolymerisiert, mit deren Hilfe die Unterkieferwachsaufstellung in den Patientenmund verschraubt werden konnte (Abb. 11).
Während der Wachseinprobe überprüfte der Behandler die statische und dynamische Okklusion, das ästhetische Erscheinungsbild und die Phonetik. Im Oberkiefer wurde bei einer weiteren Wachseinprobe zudem das prothetische Weichgewebe im Frontzahnbereich verstärkt. Feinheiten wie eine zarte Stippelung, leichte Alveolarhügel oder der Gingivasaum wirkten sehr natürlich. Im Anschluss begann die Konstruktion des CAD/CAM-gefertigten Steges.
Herstellung des CAD/CAM-gefrästen Steges
Für die Herstellung des Steges scannte der Zahntechniker das Meistermodell und die vorher am Patienten getestete Wachsaufstellung mit Hilfe von Scankörpern ein. Anschließend konstruierte er digital den Primärsteg (Abb. 12).
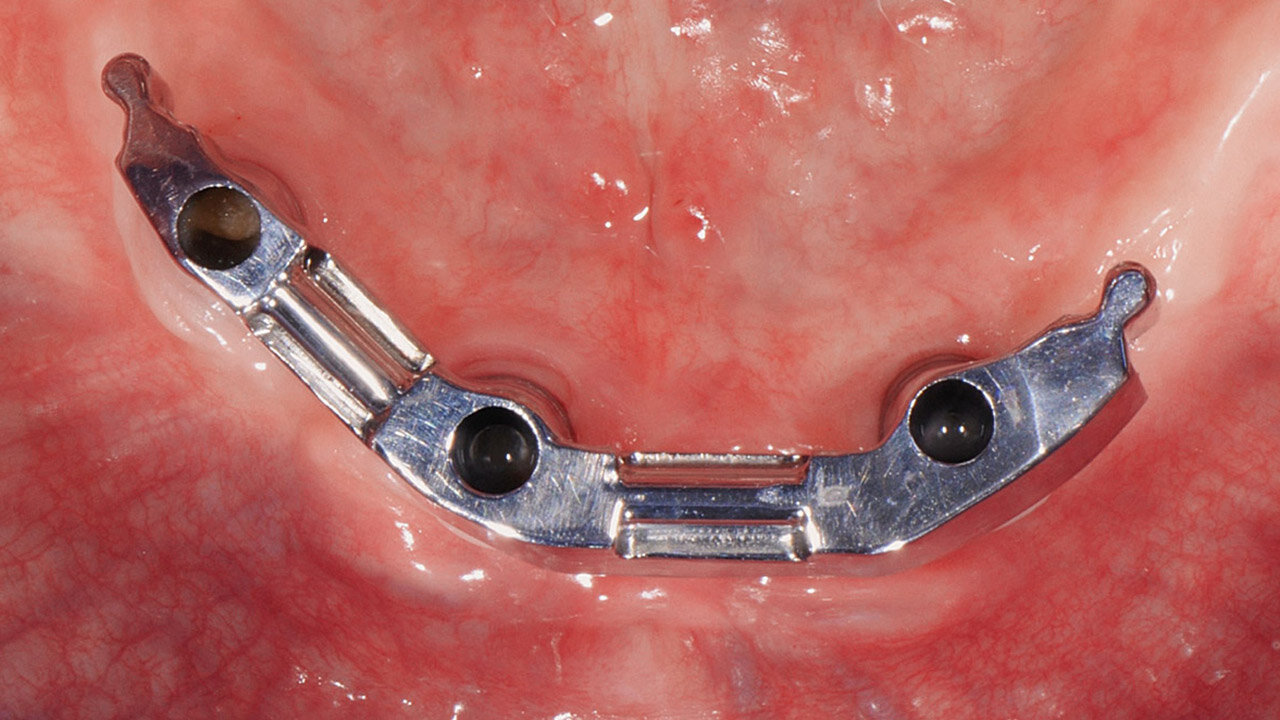
Beim verwendeten System können die Schraubenöffnungen für die Implantatschrauben durch Angulierung so gewählt werden, dass diese den Steg exakt auf der okklusalen Fläche durchdringen (Abb. 12 bis 15). Dabei ist ein Abwinkeln von bis zu 20 Grad möglich. Eine okklusale Schraubenöffnung wirkt sich positiv auf die Stabilität des Steges aus. Zudem kann der Behandler die Öffnung so einfacher verschließen. Zum Einschrauben der Implantatschrauben bei abgewinkelten Schraubenkanälen ist ein spezieller Schraubendreher notwendig, der sich schräg auf den Implantatschraubenkopf aufsetzen lässt. Der Anwender kann zwischen verschiedenen Stegprofilen (rechteckig, rechteckig mit abgerundeten Kanten, Dolder, Hader, konisch, rund etc.) und Geschiebearten (Preci-Vertix, Preci-Horix, Preci-Line-System, Fa. Ceka-Vertrieb Deutschland, Hannover) wählen. Im vorliegenden Fall wurde eine Co-Cr-Legierung zur Herstellung des Steges gewählt. Darüber hinaus wäre eine Titanlegierung oder Reintitan möglich gewesen, was jedoch wegen der damit verbundenen höheren Kosten abgelehnt wurde.
Nach der CAD-Konstruktion des Primärsteges wurde der Datensatz online an das cara-Fertigungszentrum versendet. Gleichzeitig schickte das Labor das Meistermodell an das Zentrum, so dass die Implantatpositionen exakt erfasst werden konnten. Die Fertigung des Steges erfolgte auf modernsten Hochleistungs-CNC- Fräsmaschinen. Im Rahmen der Stegeinprobe achtete der Behandler auf eine einwandfreie Hygienefähigkeit und einen spannungsfreien Sitz des Steges. Dabei wurde die Hygienefähigkeit mittels Zahnseide und Interdentalbürstchen überprüft.
Herstellung und Einarbeitung der Tertiärstruktur
Vor der Herstellung der Tertiärstruktur wurden unter sich gehende Bereiche an der cara I-Bar mit Modellierwachs ausgeblockt. Anschließend wurde der Steg mit abdampfbarem Spacer (In-Ceram Lack, Fa. Vita, Bad Säckingen) dreimal dünn beschickt (Abb. 16). Des Weiteren mussten die Retentionselemente Preci-Vertix und Preci-Horix vor dem Dublieren auf die Stegkonstruktion aufgesteckt werden. Um ein späteres Austauschen der Retentionselemente zu erleichtern, ist es wichtig, diese vor dem Dubliervorgang nicht zu bearbeiten bzw. zu kürzen. Nach der Dublierung mit Heraform RS (Fa. Heraeus Kulzer) konnte ein Einbettmassemodell mit zwei verschiedenen Konzentrationen der Einbettmasseflüssigkeit hergestellt werden. Im Rahmen der sogenannten Kerneinbettungstechnik nutzte das Labor eine Konzentration von 140 % für die Stegbereiche und von 80 % für das restliche Einbettmassemodell. Durch dieses Vorgehen reduzierte sich die Aufpassarbeit nach dem Guss auf das Gummieren und Polieren der Sekundärsteg-Innenflächen.
Im Anschluss modellierte der Zahntechniker die Tertiärstruktur in Wachs und überführte sie per Gussverfahren in Kobalt-Chrom-Molybdän. Nach Aufpassen, Ausarbeiten und Glanzbadbehandlung wurden die friktiven Geschiebeelemente Preci-Vertix und Preci- Horix mit einem speziellen Einbringinstrument in die vorgesehenen Aussparungen des Sekundärsteges eingedrückt. Ein Test der cara I-Bar und der Tertiärstruktur zusammen mit den Retentionselementen im Patientenmund auf Passung ergab, dass sie eine mehr als ausreichende Haltekraft aufwiesen. Nach der erfolgreichen Einprobe konnte das Labor die Tertiärstruktur mit Hilfe eines Silikonschlüssels in die bestehende Wachsaufstellung einarbeiten.
Definitive Wachseinprobe
Vor der definitiven Fertigstellung wurde die endgültige Wachsmodellation mit eingearbeiteter Tertiärstruktur im Patientenmund eingesetzt. Hierzu erfolgte eine Verschraubung des CAD/CAM-gefertigten Steges auf den Implantaten. Der Behandler überprüfte am Ende alle Parameter wie Biss, vertikale Dimension, Ästhetik und Phonetik.
Fertigstellung des Zahnersatzes
Die Modelle mit der fertigen Wachsmodellation wurden in Küvetten eingebettet. Nach deren Ausbrühen wurde die Tertiärstruktur angestrahlt (110 µm Al2O3, 3 bar) und mit Signum opaque F (Fa. Heraeus Kulzer) mehrmals abgedeckt (Abb. 17). Um eine Schlierenbildung des Opakers während des Pressvorgangs zu vermeiden, erfolgte ein vorsichtiges Abwischen der Inhibitionsschicht mit Monomerflüssigkeit. Mittels des Palajet-Systems (Fa. Heraeus Kulzer) wurden die Prothesen anschließend in PalaXpress „pink live“ (Fa. Heraeus Kulzer) überführt. Dieser Kunststoff zeichnet sich durch eine hervorragende Deckkraft aus. Nach dem Ausbetten wurden durch den Zahntechniker die Frühkontakte der Prothese im Artikulator eingeschliffen und die Prothesen ausgearbeitet (Abb. 18 bis 20).
Zur Eingliederung des neuen Zahnersatzes erfolgte eine Verschraubung des CAD/CAM-gefrästen Steges mit 30 N/cm auf den Implantaten (Abb. 21 und 22). Die Schraubenkanäle wurden mit Teflonband sowie fließfähigem Komposit verschlossen, und es wurde ein Abschlussröntgenbild zur Passungskontrolle des Steges angefertigt (Abb. 23). Danach gliederte der Behandler die fertige Arbeit ein (Abb. 24 und 25). Die Möglichkeit des Austausches der Retentionselemente gestattet es, die Retentionskraft der Prothese optimal auf den Patientenwunsch einzustellen.
Diskussion und Fazit
Die Rehabilitation von zahnlosen Patienten mit Implantaten ist eine geeignete und effiziente Möglichkeit, die Lebensqualität der Betroffenen zu verbessern. Das größte Anliegen der Patienten stellt hierbei die Verbesserung der Kaufähigkeit dar. Generell wird in der Literatur über berechenbare Resultate bei implantatgetragenen Deckprothesen berichtet, mit denen im Gegensatz zu konventionellen herausnehmbaren Prothesen eine verbesserte Stabilität und Funktion sowie eine hohe Zufriedenheit der Patienten erreicht werden können, wobei von keinen signifikanten Unterschieden der Implantatüberlebensraten zwischen den verschiedenen Verankerungselementen (Steg, Kugelknöpfe oder Teleskopen) berichtet wird10. In einer prospektiven, randomisierten klinischen Studie zeigte die Stegversorgung zwar generell die beste Retentionskraft, die meisten Patienten waren jedoch mit den getrennten Kugelknöpfen zufriedener. Im vorgestellten Fall mussten die Locatoren, die eher mit Kugelknöpfen vergleichbar sind, durch einen Steg ersetzt werden. Hier lag eine bezüglich des Haltes bzw. der Retention der Locatoren aufgrund der großen vertikalen Höhe problematische Situation vor, die vom Standpunkt der Funktion am besten mit einem Steg versorgt werden konnte. Dieser ließ sich zudem dank der hohen Materialgüte und Festigkeit von gefrästen CAD/CAM-Rohlingen mit Hilfe der neueren Technologie optimal herstellen.
Bei steggetragenen Prothesen muss auf eine angemessene Druckverteilung auf den implantattragenden Knochen sowie auf die adäquate Höhe und Länge des Steges und der Verlängerungen geachtet werden14,15. Es hat sich dabei gezeigt, dass eine distale oder mesiale Stegextension bis zu 12 mm keinen negativen Einfluss auf das periimplantäre Hartgewebe ausübte15. Auch eine erhöhte Anzahl an Implantaten beeinflusst die Prognose eines Zahnersatzes positiv, wie zu Beginn beschrieben wurde10. Bei steggetragenen Deckprothesen müssen regelmäßige Kontrollen und professionelle Reinigungen sowie eine optimale Mundhygiene des Patienten vorausgesetzt bzw. durchgeführt werden, da sie anders als locatorgetragene oder doppelkronenretinierte Deckprothesen eine erhöhte Plaqueakkumulation aufweisen7,11. Die erschwerte Hygienefähigkeit bei Stegversorgungen muss bei der zahntechnischen Herstellung bereits mitberücksichtigt werden, indem der Steg so konstruiert wird, dass der Patient ihn mit Interdentalbürstchen oder Zahnseide gut reinigen kann. Dabei sollte der Steg einen ausreichenden Platz zur Schleimhaut aufweisen.
Im vorliegenden Fall konnten mit der neuen, implantatgetragenen Stegversorgung die Anforderungen des Patienten an den neuen Zahnersatz unter Beachtung der Biomechanik erfüllt werden. Die Hauptproblematik bestand hierbei in der extrem hohen vertikalen Dimension und der daraus resultierenden Hebelwirkung auf die Locatoren. Dies und die stark divergierenden Achsen der Implantate führten dazu, dass die Locatoren keinen zufriedenstellenden Halt aufwiesen. Hier zeigten sich die Vorteile der individuellen Steggestaltung mittels digitaler Technik: Die verteilten Hebelkräfte wirken nun über eine größere Fläche, der Primärsteg sitzt absolut spannungsfrei, und die Retentionsmöglichkeiten sind gestiegen.
Aktuell setzt sich der beschriebene Arbeitsablauf aus digitalen und analogen Fertigungsschritten zusammen. Der entscheidende Vorteil liegt darin, dass mit überschaubarem Aufwand ein perfekt passender implantatgetragener Primärsteg mit absolut spannungsfreiem Sitz hergestellt werden kann. Hier bietet die digitale Fertigung enorme Vorteile: Normgeometrische Formen können mittels CNC-Frästechnik insgesamt schneller und exakter hergestellt werden als mit herkömmlichen analogen Fertigungsmethoden.
Allerdings fehlt derzeit noch die Möglichkeit, auch die Sekundärkonstruktion des Steges digital herzustellen. Ziel sollte es sein, diese Lücke durch einen einfachen und reproduzierbaren Arbeitsablauf zu schließen. Damit würden nicht nur der zeitliche Aufwand und somit die Kosten reduziert, sondern zusätzlich ließe sich die Attraktivität von Stegversorgungen auf Implantaten erhöhen13. Im zweiten Schritt wäre es sogar denkbar, auch die Auf- und Fertigstellung der Versorgung mittels „digitaler Totalprothetik“ zu kombinieren, so dass eine Art Baukastensystem entstehen könnte. Die Sicherheit in der Anwendung und die Reproduzierbarkeit der Daten kombiniert mit den materialtechnischen Vorteilen von industriell hergestellten Fräsrohlingen könnten hier zu einem ganz neuen Versorgungskonzept führen: der volldigitalen, implantatgetragenen Stegversorgung. Die Einzelkomponenten sind bereits vorhanden – jetzt gilt es, sie in einem Gesamtarbeitsablauf zusammenzufassen. Bisher fehlen jedoch noch Langzeitergebnisse mit Versorgungen des hier im Fallbericht hergestellten CAD/CAM-Steges. Dies sollte in klinischen Untersuchungen der nächsten Jahre geklärt werden.
Literatur
1.Adell R, Lekholm U, Gröndahl K, Brånemark PI, Lindström J, Jacobsson M. Reconstruction of severely resorbed edentulous maxillae using osseointegrated fixtures in immediate autogenous bone graft. Int J Oral Maxillofac Implants 1990;5:233-246.
2.Babbush CA. ITI endosteal hollow cylinder implant system. Dent Clin North Am 1986;30:133-149.
3.Babbush CA, Tallarico M. Twelve-year clinical and radiological results of maxillary and mandibular implant-retained bar overdentures carried out on oxidized (TiUnite) replace select implants: a clinical case. J Oral Implant 2013;39:737-742.
4.Burns DR, Unger JW, Coffey JP, Waldrop TC, Elswick RK Jr. Randomized, prospective, clinical evaluation of prosthodontic modalities for mandibular implant overdenture treatment. J Prosthet Dent 2011;106:12-22.
5.Chang PP, Henegbarth EA, Lang LA. Maxillary zirconia implant fixed partial dentures opposing an acrylic resin implant fixed complete denture: a two-year clinical report. J Prosthet Dent 2007;97:321-330.
6.Degidi M, Nardi D, Piattelli A. A 10-year follow-up of immediately loaded implants with TiUnite porous anodized surface. Clin Implant Relat Res 2012;9:828-838.
7.Eitner S, Schlegel A, Emeka N, Holst S, Will J, Hamel J. Comparing bar and double-crown attachments in implant-
retained prosthetic reconstruction: a follow-up investigation. Clin Oral Implants Res 2008;19:530-537.8.Heckmann SM, Schrott A, Graef F, Wichmann MG, Weber HP. Mandibular two-implant telescopic overdentures.
Clin Oral Implants Res 2004;15:560-569.9.Ionescu C, Ga˘lbinas˛u BM, Manolea H, Pa˘tras˛cu I. Implant overdenture and Locator system in edentulous patient with severely resorbed mandible – a case report. Rom J Morphol Embryol 2014;55(2 Suppl):693-696.
10.Kern JS, Kern T, Wolfart S, Heussen N. A systematic review and meta-analysis of removable and fixed implant-supported prostheses in edentulous jaws: post-loading implant loss. Clin Oral Implants Res 2016; 27:174-195.
11.Krennmair G, Seemann R, Weinländer M, Piehslinger E. Comparison of ball and telescopic crown attachments in implant-
retained mandibular overdentures: a 5-year prospective study. Int J Oral Maxillofac Implants 2011;26:598-606.12.Kwon JH, Son YH, Han CH, Kim S. Accuracy of implant impressions without impression copings: a three-dimensional analysis. J Prosthet Dent 2011;105:367-373.
13.Reshad M, Cascione D, Aalam AA. Fabrication of the mandibular implant-supported fixed restoration using CAD/CAM technology: a clinical report. J Prosthet Dent 2009;102:271-278.
14.Rismanchian M, Dakhilalian M, Bajoghli F, Ghasemi E, Sadr-Eshekavari P. Implant-retained mandibular bar-supported overlay dentures: a finite element stress analysis of four different bar heights. J Oral Implantol 2012;38:133-139.
15.Semper W, Heberer S, Nelson K.
Retrospective analysis of bar-retained dentures with cantilever extension: marginal bone level changes around dental implants over time. Int J Oral Maxillofac Implants 2010;25:385-393.16.Singh K, Gupta N, Kapoor V, Gupta R.
Hader bar and clip attachment retained mandibular complete denture. BMJ Case Rep 2013;2013. pii: bcr2013010401.17.Stimmelmayr M, Erdelt K, Guth JF, Happe A, Beuer F. Evaluation of impression accuracy for a four-implant mandibular model – a digital approach. Clin Oral Investig 2012; 16:1137-1142.
18.Straioto FG, de Azevedo AM, do Prado CJ, das Neves FD, Neto AJ. Rehabilitation of maxillary edentulism with implant-supported milled-bar prostheses. Implant Dent 2006;15:366-371.
19.Tourah A, Moshaverinia A, Chee WW. Mandibular implant-supported fixed dental prosthesis with a modified design: a clinical report. J Prosthet Dent 2014;111: 91-95.
20.Watson CJ, Tinsley D, Sharma S.
Implant complications and failures: the complete overdenture. Dent Update 2001; 28:234-238.